Erreger von Hautmykosen gibt es viele und wegen importierter Pilze im Zuge von Migration und Tourismus wird das Spektrum immer vielfältiger. Die gute Nachricht: Die systemische Therapie ist einfacher geworden, zum einen, weil drei Substanzen dafür ausreichen, und dies zum anderen mit nur einer Dosis pro Woche als Erhaltungstherapie.
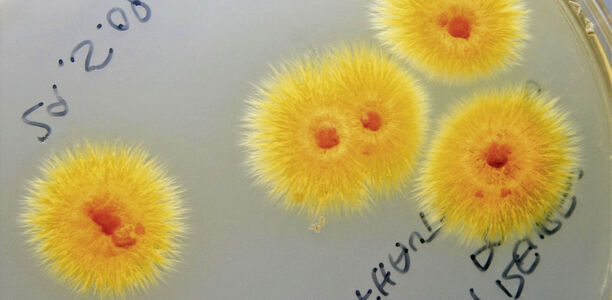
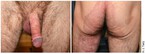
Das Spektrum der Mykosen der Haut und ihrer Erreger ist heute bunter und breit gefächerter denn je. Treibende Kräfte ihrer Verbreitung sind Tourismus, Migration und Tierhandel [1]. Neben klassischen Erregern wie T. rubrum rücken immer mehr neue Pilze aus aller Welt in den Fokus der dermatologischen Praxis: T. mentagrophytes Typ VII („Thailand-Pilz“), T. indotineae, T. benhamiae oder T. erinacei. Andere Arten wie T. soudanense, T. violaceum, T. tonsurans, M. audouinii oder Trichophyton schoenleinii kehren zurück bzw. nehmen wieder zu [2]. Seitdem Kälber nicht mehr gegen die Rinder-Trichophytie durch T. verrucosum geimpft werden und der Bauernhof ein immer beliebteres Urlaubsziel wurde, erlebt auch dieser Erreger einen rasanten Aufschwung [3]. Bei zu spät oder nicht erkannten Infektionen können die Folgen einer solchen Trichophytie gravierend sein (Abb. 1). Wie T. mentagrophytes Typ VII [4] traf auch T. indotineae, aus Indien kommend, bereits vor der Coronapandemie in Deutschland ein [5]. Er zeichnet sich durch großflächige, hartnäckige und nicht leicht zu behandelnde Hauterscheinungen aus. Ebenso markant ist seine Resistenz gegenüber Terbinafin [6]. Beide Keime blühten aufgrund der Zunahme von illegaler Prostitution insbesondere während der Coronapandemie auf und bereichern das Erregerspektrum nachhaltig (Abb. 2).
Alle klassischen und neuen Dermatophyten vereint, dass sie trotz ihrer bisweilen starken Virulenz, hohen Kontagiosität und Hartnäckigkeit besser denn je heilbar und diagnostizierbar sind. Dank moderner diagnostischer Verfahren wie der PCR und einfacher, gut verträglicher, universeller Therapiekonzepte [7 – 9].
PCR revolutioniert Pilzdiagnostik
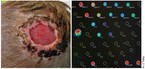
Das Prinzip ist denkbar einfach. Wie alle anderen Täter hinterlassen auch Pilzerreger am Ort der Infektion eine Genspur, ihre DNA: im Nagel, an Haaren oder in Hautschuppen. Die PCR ist nicht nur präzise und schnell. Im Unterschied zur Kultur, die in etwa der Hälfte aller Nagelproben falsch negativ ausfällt, überzeugt die PCR durch eine hohe Sensitivität, da sie auf dem Gennachweis beruht und unabhängig von der Anzucht des Erregers ist [8].
Therapie
Das Konzept der Therapie ist für alle Mykosen prinzipiell gleich [7]. Das Fundament ist die lokale Behandlung mit hoch- und breit wirksamen Antimykotika wie Ciclopirox, Bifonazol oder Sertaconazol. Für jede Mykose gibt es ideale Formulierungen, vom wasserlöslichen Nagellack bis zum Shampoo.
Revolutionär verändert hat sich die systemische Therapie, sowohl in der Galenik als auch in der Art der Anwendung mit nur einer Gabe pro Woche bis zur klinischen und mikrobiologischen Heilung [9]. Das moderne Konzept der systemischen antimykotischen Therapie mit der kontinuierlichen, gering dosierten Einnahme von Fluconazol, Itraconazol oder Terbinafin mit einer Dosis pro Woche ist nicht nur gut verträglich. Es wird auch der Komplexität der Erreger gerecht. Dies ermöglicht Pilz-Sporen, im Wochenrhythmus Keimschläuche zu bilden [10]. Die Hyphen sind die therapeutische Achillesferse der Erreger, da im Zuge der exponentiellen Wachstumsphase die Ergosterol-Synthese abläuft, die den systemischen Antimykotika Angriffspunkte bietet. Dies erklärt auch ihre gute Verträglichkeit, da nur Pilze diese Strukturen besitzen und die meisten Antimykotika nur dort wirken. Körpereigene Keime und Zellen bleiben dadurch unberührt.
Bei Itraconazol wurde durch das Einbringen der Substanz in ein stabiles Polymer, der SUBA-(Super-Bioavailability-)Technologie [11] der größte pharmazeutische Fortschritt erzielt. Es hat auch das breiteste Wirkspektrum, was im Falle einer sofort notwendigen empirischen Therapie von Vorteil ist.
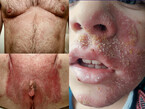
Das in Tabelle 1 vorgestellte Schema gilt für alle Mykosen, für die eine systemische Therapie infrage kommen kann: Onychomykose (Erreger: Dermatophyten), Pityriasis versicolor (M. furfur), Intertrigo, chronischer Windelsoor, rezidivierende Vaginal-Kandidosen (meist C. albicans), Tinea corporis und Tinea faciei (Dermatophyten) (Abb. 3). Obligatorisch ist die systemische Therapie bei der Tinea capitis, auch wenn diese Infektion fast ausschließlich Kinder betrifft [12]. In diesen Fällen kann SUBA-Itraconazol aus der Kapsel herausgenommen und mit etwas Schmackhaftem vermischt werden [13].
Fazit
Mit neuen und optisch faszinierenden Erregern ist die Mykologie nicht nur eines der interessantesten und schönsten Gesichter der Infektiologie, sie ist auch eines ihrer erfolgreichsten. Denn bei korrekter Diagnose ist jede Mykose heilbar.
Erschienen in: DERMAforum, 2022; 26 (10) Seite 16