Die Herzinsuffizienz ist eine der häufigsten Ursachen für Krankenhausaufnahmen in Deutschland. Trotz aller modernen Therapieansätze ist die Prognose dieses Syndroms inakzeptabel ernst. Im Folgenden werden einige Komorbiditäten besprochen, die für die allgemeinärztliche Betreuung von Bedeutung sind.
Bei der Herzinsuffizienz werden drei Formen unterschieden: jene mit eingeschränkter linksventrikulärer Pumpfunktion, bei der die Ejektionsfraktion (EF) <35 % beträgt, die Herzinsuffizienz mit erhaltener linksventrikulärer Pumpfunktion (EF>45 %) sowie als dritte Kategorie die Herzinsuffizienz mit mittelgradig eingeschränkter Pumpfunktion (EF >35 %,<45 %) [1].
Allen drei Entitäten ist gemeinsam, dass Komorbiditäten einen nicht zu unterschätzenden Einfluss auf den Krankheitsverlauf und die Prognose der Patienten haben [1]. Diese Komorbiditäten können die Prognose deutlich verschlechtern und insbesondere auch das subjektive Krankheitsgefühl signifikant aggravieren [2]. Eine englische Untersuchung von 2018 zeigt, dass ca. 98 % der Patienten bei Erstdiagnose der Herzinsuffizienz bereits bis zu 15 Komorbiditäten aufweisen [3]. Darunter fallen kardiale Erkrankungen wie die ischämische Herzkrankheit (49 %) und Vorhofflimmern (40 %), aber auch extrakardiale Erkrankungen wie Diabetes, Niereninsuffizienz oder Depression (in immerhin 22 % der Fälle).
Auf Depressionen achten
Von allen Komorbiditäten scheint letztere das Allgemeinbefinden von Herzinsuffizienzpatienten in besonders starkem Maß zu beeinträchtigen [2]. Außerdem ist diese Komorbidität möglicherweise auch besonders schwierig zu entdecken und ihre Symptome schwer von anderen krankheitsassoziierten Problemen zu diskriminieren. Hier kommt der allgemeinärztlichen Betreuung der Patienten eine besonders wichtige Rolle zu, eine neue bzw. larvierte Depression zu identifizieren und ggf. eine psychologisch/psychiatrische Mitbetreuung zu initiieren. Helfen kann hierbei, dass eine vertrauensvolle Langzeitbeziehung mit den Patienten sowie den Angehörigen besteht, die dazu führt, dass eine kritische Veränderung der Stimmungslage sowie andere neue Symptome einer Depression eher erkannt werden können.
Nieren- und Herzinsuffizienz: Das kardiorenale Syndrom
Eine der wichtigsten Komorbiditäten bei Herzinsuffizienz ist die Niereninsuffizienz. Beide Entitäten spielen so eng zusammen, dass man auch vom "kardiorenalen Syndrom" spricht. Beide Erkrankungen treten sehr oft gemeinsam auf, so haben bis zu 50 % der Patienten mit Herzinsuffizienz im Verlauf der Erkrankung auch eine deutlich eingeschränkte Nierenfunktion [4]. Beide Erkrankungen haben gemeinsame Risikofaktoren, wie arteriellen Hypertonus und Diabetes. Es wird vermutet, dass eine gemeinsame Pathophysiologie besteht, die über das Konzept einer renalen Minderperfusion bei Herzinsuffizienz hinausgeht. Zum Beispiel ist das Renin-Angiotensin-Aldosteron-System in das pathologische Remodelling beider Organe involviert [4]. Für die Betreuung der Betroffenen ist vor allem zu bedenken, dass die Komorbidität Niereninsuffizienz die Prognose der Patienten deutlich verschlechtert.
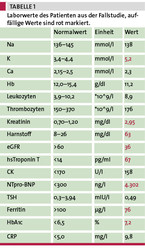
In einer großen amerikanischen Untersuchung an Patienten, die mit akuter Herzinsuffizienz in eine Klinik eingewiesen wurden (so wie der in der Fallstudie beschriebene Patient), war der Serum-Harnstoff der genaueste Parameter zur Vorhersage der Mortalität, besser als andere Parameter wie Troponin, NYHA-Klasse oder Echokardiographie. Ein Serum-Harnstoff von >43 mg/dl war mit einem Risiko von fast 9 % verknüpft, während des Krankenhausaufenthaltes zu versterben [5].
Bei kardiorenalen Patienten sollte zudem bedacht werden, dass z. B. eine intensivierte Herzinsuffizienzmedikation (ACE-Hemmer, Angiotensin-Antagonisten, Betablocker, Aldosteronantagonisten) häufig aufgrund der Gefahr einer Hyperkaliämie schwer durchführbar ist [6] und dass sogar die Evidenz für diese etablierten Therapien mit zunehmender Niereninsuffizienz immer schlechter wird [7]. Auch Ernährungsaspekte sind zu bedenken: Während eine kaliumreiche "mediterrane Diät" (Obst, Nüsse etc.) als kardioprotektiv betrachtet wird, kann diese bei zusätzlicher Niereninsuffizienz sogar kontraindiziert sein.
Herzinsuffizienz und Diabetes
Ein gemeinsamer Risikofaktor für Herz und Niere ist der Diabetes mellitus. Dazu sollte man wissen, dass nicht mehr Schlaganfall und Herzinfarkt, sondern – neben der pAVK – die Herzinsuffizienz die häufigste kardiovaskuläre Erstkomplikation des Typ-2-Diabetes zu sein scheint [8]. Was ist wichtig für die allgemeinmedizinische Betreuung? Neben Lifestyle-Änderungen, wie Gewichtsreduktion und sportliche Betätigung, ist Metformin die Basis der Therapie bei Patienten mit Herzinsuffizienz und Diabetes [1].
Glitazone sollten nicht eingenommen werden, da sie die Symptome der Herzinsuffizienz verschlechtern können [1].
Eine neue interessante Medikamentengruppe, die möglicherweise insbesondere Diabetikern mit Herzinsuffizienz helfen kann, ist die Gruppe der SGLT2-Inhibitoren. Es ist noch nicht abschließend geklärt, ob diese Substanzklasse bei herzinsuffizienten Diabetikern lebensverlängernd wirkt, jedoch scheinen diese Medikamente Krankenhausaufnahmen wegen Herzinsuffizienz bei Diabetikern verhindern zu können [9, 10]. Patienten, bei denen ein solches Medikament eingesetzt werden soll, müssen über mögliche Nebenwirkungen aufgeklärt werden, dazu zählen z. B. häufigere Urogenitalinfekte und selten auch Ketoazidosen.
Eisenmangel wird oft unterschätzt
Eine weithin unterschätzte Komorbidität insbesondere bei Herzinsuffizienz mit eingeschränkter linksventrikulärer Funktion ist der Eisenmangel. Eisen ist nicht nur als Bestandteil des Hämoglobins wichtig, sondern spielt auch eine zentrale Rolle im Stoffwechsel des Herzens, z. B. als Komponente des kardialen Myoglobins. Bei Herzinsuffizienzpatienten besteht unabhängig vom Hämoglobinwert ein Eisenmangel, wenn das Serumferritin <100 µg/l und/oder die Transferrin-Sättigung <20 % beträgt [1]. Der in der Fallstudie vorgestellte Patient hat einen Eisenmangel (Ferritin 76 µg/l).
Unabhängig vom Hämoglobinwert verschlechtert ein Eisenmangel die Prognose herzinsuffizienter Patienten [11]. Es wurde zwar bisher nicht gezeigt, dass eine Substitution von Eisen bei entsprechenden Patienten die Prognose verbessert (entsprechende Studien laufen gerade). Es wurde aber bereits nachgewiesen, dass eine Therapie mit Eisencarboxymaltose die Leistungsfähigkeit und das subjektive Befinden der Patienten nachhaltig verbessert [12]. Man sollte daher die Komorbidität Eisenmangel bei Herzinsuffizienz mitbedenken, wenn man nach Wegen sucht, das Befinden der Patientinnen und Patienten zu verbessern.
Influenza-Impfung verbessert die Prognose
Eine Domäne der allgemeinärztlichen Betreuung ist die Prophylaxe, Diagnostik und supportive Therapie der Influenza, besonders in den entsprechenden Risikomonaten. Besonders Risikopatienten wie Senioren und Menschen mit chronischen Erkrankungen sind von einem ernsten Verlauf der Influenza bedroht. Es liegt nahe, dass auch Herzinsuffizienzpatienten zu dieser Risikogruppe gehören. Neue Untersuchungen zeigen, dass die Influenza tatsächlich die Prognose von Herzinsuffizienzpatienten signifikant verschlechtert [13, 14].
Das Thema "Impfungen" wird insbesondere in Deutschland sehr emotional und kontrovers diskutiert. Allgemeinärzte sind als erste Ansprechpartner der Patienten besonders in diese Diskussion involviert. Neue Daten zeigen, wie sehr eine Impfung von Herzinsuffizienzpatienten die Prognose der Betroffenen verbessern kann, insbesondere wenn die Impfung in regelmäßigen jährlichen Abständen erfolgt, am besten zu Beginn der Risikomonate [15]. Die Risikoreduktion ist so überzeugend, dass unabhängig von der eigenen Einstellung auf jeden Fall eine ausführliche Aufklärung der Herzinsuffizienzpatienten zu diesem Thema anzuraten ist.
Nachtrag zum Patientenfall
Der Patient wurde nach stationärer Aufnahme zunächst mit i. v.-Diuretika rekompensiert. Darunter zeigte sich keine Verschlechterung der Nierenfunktion, sondern eine Verbesserung (auch eine Flüssigkeitsüberladung kann durch Rückstau die Nierenfunktion beeinträchtigen, wodurch Flüssigkeitsentzug die Niere entlasten kann). Der bestehende Eisenmangel wurde ausgeglichen. Durch Messung der Nüchtern-Glukose wurde der Verdacht eines Diabetes mellitus bestätigt, es erfolgte eine Ersteinstellung mit Metformin.
Es wurde nach Besserung der Nierenfunktion die Herzinsuffizienztherapie optimiert. Nach Entlassung aus der Klinik erfolgt eine Anbindung an eine Herzsportgruppe sowie eine ambulante psychotherapeutische Mitbetreuung. Der Folgeverlauf zeigt sich sehr stabil. Ein Termin zur jährlichen Grippeimpfung im Oktober wird vom Patienten eigeninitiativ ausgemacht.
Interessenkonflikte: Der Autor hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2019; 41 (18) Seite 42-46