Erhöhte Triglyceridwerte sind ein häufiger Befund in der Allgemeinarztpraxis. Dies wirft die Fragen auf, welche Bedeutung die Hypertriglyceridämie hat, wann eine weitere Diagnostik und wann eine Therapie notwendig ist. Auf jeden Fall sollte ein solcher Befund immer in Zusammenschau mit den übrigen Blutfettwerten (LDL-Cholesterin, HDL-Cholesterin) betrachtet werden.
Zirka 20 % der Patient:innen, die eine Arztpraxis aufsuchen, weisen erhöhte Triglyceridwerte auf [1]. Welche Konsequenzen ergeben sich aus einem solchen Befund?
Klinische Bedeutung der Hypertriglyceridämie
Die Hypertriglyceridämie ist klinisch aus verschiedenen Gründen relevant:- Hypertriglyceridämie ist eine Markererkrankung für das metabolische Syndrom [2]. Bei Hypertriglyceridämie sollte deshalb nach anderen Manifestationen des metabolischen Syndroms wie Übergewicht, Hypertonus, Glukosestoffwechselstörung und niedrigem HDL-Cholesterin gefahndet werden.
- Hypertriglyceridämie ist kausal mit Atherosklerose verknüpft [3]. Unabhängig von anderen Risikofaktoren haben Personen mit erhöhten Triglyceridwerten ein erhöhtes Atheroskleroserisiko. Allerdings ist die Bedeutung bezüglich kardiovaskulärer Erkrankungen geringer als die des LDL-Cholesterins.
- Stark erhöhte Triglyceridwerte (meist >1.000mg/dl; ca. 10 mmol/l) stellen einen Risikofaktor für das Auftreten einer akuten Pankreatitis dar [4]. Dabei ist das Risiko bei Patient:innen mit familiärem Chylomikronämiesyndrom besonders hoch. Das familiäre Chylomikronämiesyndrom ist eine seltene angeborene Erkrankung des Fettstoffwechsels, bei welcher triglyceridreiche Lipoproteine nicht suffizient abgebaut werden können. Die Betroffenen zeichnen sich durch das Fehlen sekundärer Faktoren sowie eine ausgeprägte Hypertriglyceridämie und Pankreatitisneigung oft bereits im Kindesalter aus.
Die oben geschilderten Zusammenhänge gelten sowohl für erhöhte Nüchtern- wie auch erhöhte postprandiale Triglyceridwerte, wobei eine Einteilung der Hypertriglyceridämie normalerweise anhand von Nüchterntriglyceriden erfolgt (Tabelle 1) und für postprandiale Triglyceridwerte keine Grenzwerte definiert sind [4]. Der Hypertriglyceridämie liegt meist eine mehr oder weniger ausgeprägte genetische Prädisposition zugrunde, die dann zusammen mit Lebensstilfaktoren (Alter, Übergewicht, Alkohol, kohlenhydratreiche Ernährung) oder weiteren Erkrankungen (Diabetes, Cushing-Syndrom, HIV) zur Manifestation kommt.
- Nicht-Nüchtern-Triglyceride > 440 mg/dl (5 mmol/l)
- Bekannte Hypertriglyceridämie
- Nach Hypertriglyceridämie-assoziierter Pankreatitis
- Vor Beginn einer Therapie mit Medikamenten, die Hypertriglyceridämie auslösen können
- Wenn andere Bestimmungen eine Nüchternblutabnahme notwendig machen (z. B. Blutzuckerbestimmung oder Medikamentenspiegel)
Diagnostik
Während es lange Zeit als Dogma galt, dass Lipidwerte im Nüchternblut bestimmt werden sollen, hat sich dies gewandelt und oft ist die Bestimmung im Nicht-Nüchternblut ausreichend. Allerdings gibt es eine Reihe von Situationen, in welchen Triglyceride im nüchternen Zustand bestimmt werden sollten (Tabelle 2), um eine möglichst gute Vergleichbarkeit herzustellen [5].
Um Lipidwerte korrekt interpretieren zu können, sollte eine Bestimmung von Gesamtcholesterin, Triglyceriden, HDL-Cholesterin und LDL-Cholesterin sowie eine Berechnung von Non-HDL-Cholesterin (Gesamtcholesterin minus HDL-Cholesterin) erfolgen. Daneben sollte einmalig der Lipoprotein(a)-Wert bestimmt werden. Typischerweise ist bei Patient:innen mit Hypertriglyceridämie auch der Gesamtcholesterinwert erhöht und der HDL-Cholesterinwert erniedrigt. Häufig ist der LDL-Cholesterinwert unauffällig oder gar erniedrigt. Die Erhöhung des Gesamtcholesterinwertes beruht bei Hypertriglyceridämie darauf, dass triglyceridreiche Lipoproteine auch Cholesterin transportieren (sog. Remnant-Cholesterin) und bei deutlicher Erhöhung des Triglyceridspiegels ein signifikanter Teil des Gesamtcholesterins auf diesen Anteil zurückzuführen ist. Selbst wenn Remnant-Cholesterin nicht direkt bestimmt wird, wird es über den Parameter Non-HDL-Cholesterin erfasst.
- Übergewicht/Adipositas
- Metabolisches Syndrom
- Diabetes mellitus
- Vermehrter Alkoholkonsum
- Exzessive Kalorienzufuhr (als Fett oder schnell verstoffwechselbare Kohlenhydrate)
- Hypothyreose
- Nierenerkrankungen (v. a. nephrotisches Syndrom)
- Paraproteinämie
- Systemischer Lupus erythematodes
- Anorexia nervosa
- Glykogenosen
- Sepsis
- Schwangerschaft
- Medikamente: Steroide, Östrogene, Anabolika, Tamoxifen, Thiazide, nichtkardioselektive Betablocker, Cyclophosphamid, Cyclosporine, Proteaseinhibitoren, Gallensäurebinder, Clozapin, atypische Antipsychotika, Antidepressiva etc.
Da außer HDL alle Cholesterin-transportierenden Lipoproteine atherogen sind, erlaubt die Bestimmung des Non-HDL-Cholesterins die Abschätzung des Lipid-assoziierten Risikos in einem Parameter [6]. Eine ähnliche Information bietet die Apolipoprotein-B-Konzentration, da alle atherogenen Lipoproteine neben Cholesterin auch Apolipoprotein B enthalten.
Mögliche sekundäre Ursachen für Hypertriglyceridämie (Tabelle 3) sollten beachtet werden.
Therapie
Ziel der therapeutischen Maßnahmen ist es, das Risiko für kardiovaskuläre Ereignisse sowie das Risiko für akute Pankreatitiden zu reduzieren. Welches der beiden Ziele im Vordergrund steht, hängt von der Höhe der Triglyceridwerte sowie den "Begleitumständen" ab. Bei einem Patienten mit Diabetes mellitus, Nephropathie und Triglyceridwerten um 400 mg/dl (4,6 mmol/l) steht sicherlich die kardiovaskuläre Risikoreduktion im Vordergrund, wohingegen bei jüngeren, schlanken Patient:innen mit Triglyceridwerten von 1.500 mg/dl (17 mmol/l) die Pankreatitis-Prävention im Vordergrund steht.
Hinsichtlich der kardiovaskulären Risikoreduktion steht auch bei Patient:innen mit Hypertriglyceridämie bzw. kombinierter Hyperlipoproteinämie das Erreichen der LDL-Cholesterinzielwerte im Vordergrund [7]. Als sekundäres Ziel gilt der Non-HDL-Cholesterinwert, da mit diesem auch das mit Hypertriglyceridämie assoziierte kardiovaskuläre Risiko erfasst wird. Für die Erreichung des LDL-Cholesterinzielwertes sollten primär Lebensstilmaßnahmen, Statine, Ezetimib und in Abhängigkeit von der klinischen Situation auch PCSK9-Inhibitoren zum Einsatz kommen.
Spezifische Therapie bei erhöhten Triglyceriden
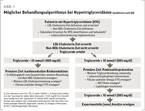
Ein mögliches therapeutisches Vorgehen zur Behandlung von Hypertriglyceridämien ist in Abb. 1skizziert [8].
Lebensstilmaßnahmen
Lebensstilmaßnahmen spielen bei der Behandlung der Hypertriglyceridämie eine überragende Rolle. Dabei ist der Verzicht auf Alkohol sowie eine reduzierte Zufuhr an schnell verstoffwechselbaren Kohlenhydraten besonders wichtig [4]. Eine Ernährungsberatung ist also essenziell. Zusätzlich ist auch eine Steigerung der körperlichen Aktivität wichtig. Bei Patientenmit Diabetes mellitus sollte eine gute Blutzuckereinstellung, bei Patientenmit Übergewicht eine Gewichtsreduktion angestrebt werden.
Eine triglyceridsenkende medikamentöse Therapie sollte erst nach Umsetzung der Lebensstilmaßnahmen und Ausschaltung sekundärer Faktoren (Diabetes mellitus) begonnen werden. Aufgrund der insgesamt eher kontroversen Datenlage (s. u.) sollten spezifische medikamentöse triglyceridsenkende Maßnahmen zurückhaltend eingesetzt werden.
Fibrate
Fibrate können Triglyceridwerte um 20 – 70 % reduzieren. Studien aus der "Vor-Statin-Ära" konnten dabei zeigen, dass sich eine Fibrattherapie auch in eine kardiovaskuläre Risikoreduktion übersetzt. Im Gegensatz dazu zeigen Studien, in welchen Fibrate in Kombination mit Statinen eingesetzt wurden, keinen zusätzlichen Nutzen [9]. Bei Patient:innen mit Hypertriglyceridämie und sehr hohem kardiovaskulärem Risiko (z. B. progrediente Atheroskleroseerkrankung trotz Erreichen der LDL-Cholesterinzielwerte) kann eine Kombinationstherapie mit Fibraten erwogen werden, da Subgruppenanalysen auf einen Nutzen hinweisen. Die unter dieser Kombination gelegentlich beschriebene gehäufte Myopathierate wird nur beobachtet, wenn Gemfibrozil als Fibrat eingesetzt wird, wohingegen dies bei Fenofibrat nicht auftritt.
Omega-3-Fettsäuren
In niedriger Dosis (1 g/Tag) haben Omega-3-Fettsäuren nur einen geringen Einfluss auf die Triglyceridspiegel. Daneben zeigen Studien, dass die niedrig dosierte Gabe von Omega-3-Fettsäuren zu keiner kardiovaskulären Risikoreduktion führt [10]. Die Gabe von niedrigdosierten Omega-3-Fettsäuren ist deshalb weder zur Triglyceridsenkung noch zur kardiovaskulären Prävention geeignet.
In höherer Dosierung (≥ 2 g) zeigen Omega-3-Fettsäuren einen deutlich triglyceridsenkenden Effekt. Im Rahmen einer großen Endpunktstudie (REDUCE-IT) konnte kürzlich gezeigt werden, dass unter der Gabe von 4 g/d Eicosapentaensäure (EPA) kardiovaskuläre Endpunkte signifikant reduziert werden können [11]. Vor einer allgemeinen Empfehlung zum Einsatz von hochdosierter EPA sollten weitere Studien abgewartet werden. Für Omega-3-Fettsäuren gilt, dass bei schweren Hypertriglyceridämien ein Therapieversuch durchgeführt werden sollte, um zu evaluieren, mit welchen Ansätzen und ggf. Kombinationen die Triglyceridwerte am besten abgesenkt werden können.
MCT-Fette
Da sog. MCT-Fette (mittellangkettige Fettsäuren) nicht über Chylomikronen verstoffwechselt werden, kommt es nach Konsum von MCT-Fetten auch zu keiner Hypertriglyceridämie [12]. Es kann deshalb sinnvoll sein, einen Teil der Fettzufuhr auf MCT-Fette umzustellen. Endpunktstudien zu diesem Ansatz liegen nicht vor.
Neue Therapieansätze
Für Patientenmit dem sog. familiären Chylomikronämiesyndrom, einer sehr seltenen angeborenen Hypertriglyceridämie, die oft bereits in der Jugend zu einem massiven Anstieg der Triglyceride und zu akuten Pankreatitiden führt, steht neuerdings Volanesorsen (ApoC-III-Antisense-Oligonucleotid) zur Verfügung [13]. Der Einsatz dieses Medikamentes bleibt aber Spezialambulanzen vorbehalten.
Akute Pankreatitis bei schwerer Hypertriglyceridämie
Tritt bei einer schweren Hypertriglyceridämie (> 1.000 mg/dl; >10 mmol/l) eine akute Pankreatitis auf, sollte eine strikte Nahrungskarenz und eine intravenöse Flüssigkeitssubstitution etabliert werden. Es muss individuell entschieden werden, ob eine Plasmapherese durchgeführt werden soll.
Fazit
- Hypertriglyceridämien können isoliert oder in Kombination mit LDL-Hypercholesterinämie auftreten. Bei einer moderaten Hypertriglyceridämie steht das erhöhte kardiovaskuläre Risiko, bei einer schweren Hypertriglyceridämie das erhöhte Pankreatitisrisiko im Vordergrund.
- Ursächlich kommen meist Lebensstilfaktoren und Komorbiditäten (wie Diabetes mellitus oder Adipositas) auf dem Boden einer genetischen Prädisposition zum Tragen. Bei schweren Hypertriglyceridämien steht oft die genetische Prädisposition im Vordergrund.|
- Lebensstilmaßnahmen (z. B. Gewichtsreduktion, Bewegung) sind vorrangig bei Hypertriglyceridämie.
- Medikamente (Fibrate, Omega-3-Fettsäuren) kommen in Abhängigkeit vom individuellen Risiko zum Einsatz.
- Das Erreichen des LDL-Cholesterinziels steht im Vordergrund.
Erschienen in: doctors|today, 2022; 2 (5) Seite 48-51