Der unkomplizierte Herpes zoster mit typischem Verlauf kann rein klinisch diagnostiziert werden. Bei atypischer Manifestation oder Komplikationen sollte man einen Nachweis von Virus-DNA anstreben. Die Art und Dauer der antiviralen Therapie richtet sich danach, ob der Herpes zoster unkompliziert verläuft oder mit Komplikationen wie Zoster ophthalmicus, Zoster oticus oder neurologischen Störungen einhergeht.
Der Herpes zoster ist bei Erwachsenen mit einer Lebenszeitprävalenz von 25 – 50 % eine der häufigsten virusbedingten Erkrankungen [1]. Es wird damit gerechnet, dass durch den demographischen Wandel und den vermehrten Einsatz immunverändernder Therapien die Inzidenz in Zukunft noch deutlich zunehmen wird. Initial stellen sich die Patient:innen zumeist in der allgemeinmedizinischen Praxis vor. Aufgrund der möglichen Komplikationen des Zosters sind in der Therapie allerdings zahlreiche Fachrichtungen involviert. Daher sind die Therapieempfehlungen aktuell in einer interdisziplinären S2k-Leitlinie zusammengefasst worden [2]. Diese sollen im folgenden Artikel v. a. bezüglich der Erstdiagnose und der Einleitung der korrekten therapeutischen Schritte vorgestellt werden.
Epidemiologie
Aktuell geht man davon aus, dass in Deutschland etwa 400.000 Patient:innen pro Jahr betroffen sind, von denen 10 % aufgrund von Komplikationen stationär aufgenommen werden müssen [3 – 5]. Die Inzidenz steigt altersabhängig stark an. Zwischen dem 10. und 49. Lebensjahr beträgt die Inzidenz des Zosters lediglich 4/1.000 PJ, ab dem 50. Lebensjahr kommt es zu einem starken Anstieg bis auf 14/1.000 PJ im 75. Lebensjahr. Frauen sind häufiger betroffen als Männer (11 vs. 8/1.000 PJ). Dabei betreffen die komplizierten Verläufe, insbesondere die mit Beteiligung des Nervensystems, häufiger ältere Patient:innen über 75 Jahre.
Symptome des unkomplizierten Zosters
Das Hauptcharakteristikum des Zosters ist das zumeist unilaterale, auf ein Dermatom begrenzte, zunächst makulopapulöse Exanthem [6, 7]. Die erythematösen Effloreszenzen nehmen innerhalb von 24 bis 72 Stunden zu und verändern sich dann zu Vesiculae und Pusteln, die schließlich nach fünf bis sieben Tagen verkrusten. Zumeist ist nur ein Dermatom betroffen, wobei angrenzende Dermatome ebenfalls beteiligt sein können. Der Zoster betrifft am häufigsten Dermatome im Thoraxbereich (55 %), gefolgt vom Gesicht in trigeminusinnervierten Gebieten (20 %), zervikalen (11 %), lumbalen (13 %) und sakralen (2 %) Dermatomen [3, 4, 6, 7]. In manchen Fällen sind mehrere Segmente in benachbarten oder nicht benachbarten Dermatomen befallen. Sehr selten kann es auch zu einem bilateralen Zoster kommen. Die rein klinische Diagnose hat je nach Studie eine Spezifität von 60 – 90 %. Aufgrund der mäßigen Spezifität sollte insbesondere bei Fehlen einer typischen Prodromalphase, Vorliegen multisegmentaler oder Mittellinien überschreitender Läsionen, zweiter Zostermanifestation, vorangegangener Impfung gegen Zoster eine labordiagnostische Bestätigung (VZV-DNA-Nachweis auf Abstrichmaterial, Kammerwasser oder Liquor) angestrebt werden.
Komplizierte Verläufe: Zoster ophthalmicus, Zoster oticus und zentralnervöse Komplikationen
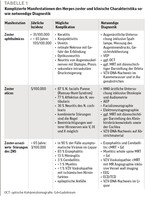
Der Zoster ophthalmicus (Abb. 1) macht etwa 10 bis 20 % der Zosterfälle aus [8, 9]. In 50 % der Fälle findet sich eine reine Zosterdermatitis im Versorgungsgebiet des N. ophthalmicus. Bei der anderen Hälfte der Patient:innen kann es zu einer Keratitis, Konjunktivitis, Uveitis oder sogar einer retinalen Nekrose mit Gefahr der Erblindung kommen. Weitere mögliche Komplikationen sind eine Optikusneuritis, eine Neuritis der Augenmuskelnerven mit Diplopie und Ptosis sowie eine sekundäre intraokuläre Drucksteigerung. Bei der Beteiligung der Augenmuskelnerven sind sowohl eine isolierte Neuritis des N. trochlearis, N. oculomotorius und des N. abducens wie auch kombinierte Störungen möglich. 50 % der betroffenen Patient:innen zeigen eine komplette Remission, 44 % eine partielle Remission mit fehlenden Doppelbildern in der primären Blickrichtung und 6 % persistierende Doppelbilder in der primären Blickrichtung [10]. Aufgrund der möglichen Komplikationen wird beim Zoster ophthalmicus eine augenärztliche Mitbehandlung zum Ausschluss einer Augenbeteiligung empfohlen [2] (vgl. Tabelle 1).
Der Zoster oticus ist deutlich seltener als der Zoster ophthalmicus [11, 12]. Als Ramsay-Hunt-Syndrom wird die Kombination der Parese des N. facialis mit einem Zoster oticus bezeichnet. Der Zoster oticus führt in 87 % zu einer Störung des N. facialis, in 77 % zu einer Affektion des N. vestibularis und in 36 % zu einer Neuritis des N. cochlearis. Kombinierte Störungen sind die Regel. Vor Beginn der otoneurologischen Störungen treten bei etwa 50 % der Patient:innen Ohrenschmerzen und bei 11 % der Patient:innen Kopfschmerzen auf. Danach sind neben typischen vesikulären Effloreszenzen auf der Ohrmuschel und im äußeren Gehörgang charakteristische klinische Zeichen des Zoster oticus eine Hörminderung bis Hörverlust (Schallempfindungsschwerhörigkeit), Schwindel, periphere Lähmung des N. facialis und je nach Beeinträchtigung weiterer Hirnnerven Sensibilitätsausfälle, Dysphagie, Hypogeusie und Reduktion der Tränen-, Nasen- und Speichelsekretion [11 – 13]. Aufgrund der möglichen Hörminderung und des konsekutiven Hörverlusts wird in den S2k-Leitlinien eine HNO-ärztliche Mitbehandlung empfohlen [2] (vgl. Tabelle 1).
Zoster-assoziierte neurologische Störungen sind mit einer Inzidenz von 3/100.000 Einwohnern selten, aber potenziell bedrohlich. Der Zoster kann neurologisch zu einer Enzephalitis, Meningoenzephalitis, Myelitis, Cerebellitis, zerebrovaskulären Erkrankungen inklusive Zoster-assoziierter Vaskulitis/Vaskulopathie, Radikulitis und Guillain-Barré-Syndrom führen [3, 4, 14–16]. Selbst bei neurologisch asymptomatischen Verläufen findet sich bereits bei bis zu 60 % der Patient:innen ein positiver PCR-Nachweis der Virus-DNA im Liquor [17]. Daher wird bei immunsupprimierten oder älteren Patient:innen > 65 Jahre unabhängig von neurologischen Symptomen eine neurologische Untersuchung empfohlen [2].
Das typische klinische Bild der Enzephalitis oder Meningoenzephalitis ist im Vergleich zur Erstinfektion mit VZV oder der HSV-Enzephalitis zumeist mild. Die Mortalität der Enzephalitis liegt nach einzelnen Studien allerdings bei Patient:innen > 65 Jahre bei 20 %, neurologische Residuen finden sich bei etwa 40 %, auch als kognitive Störungen bei reiner Meningitis [14, 17]. Bei Verdacht auf eine Enzephalitis sollten umgehend eine Bildgebung (präferenziell cMRT) und eine Lumbalpunktion inklusive VZV-PCR erfolgen. Durch mögliche Zoster-bedingte Vaskulitiden ist das Schlaganfallrisiko innerhalb eines Jahres nach Zoster um 30 % und bei Zoster ophthalmicus 4,5-fach erhöht [18, 19]. Bei V. a. eine VZV-Vaskulopathie sollte ein kraniales MRT inklusive MR-Angiographie ggf. mit Vessel wall imaging erfolgen.
Merke: Bei Beteiligung des Auges (Zoster ophthalmicus), des Ohres (Zoster oticus) oder bei neurologischen Störungen sollte eine fachärztliche ophthalmologische, HNO-ärztliche oder neurologische Mitbehandlung erfolgen (vgl. Tabelle 1).
Postzosterische Neuralgien
Trotz Abheilung des Ausschlags können als häufigste Komplikation des Zosters starke neuralgiforme Schmerzen persistieren. Halten die Schmerzen länger als drei Monate an, so werden diese als PZN bezeichnet [3, 4, 20]. Patient:innen mit Zoster ophthalmicus haben ein deutlich höheres Risiko für eine PZN. Es wurden in Studien darüber hinaus folgende Risikofaktoren für die Entwicklung einer PZN identifiziert: weibliches Geschlecht, Alter > 50 Jahre, Anzahl der Läsionen > 50, sakrale Lokalisation, hämorrhagische Läsionen sowie prodromaler Schmerz [20].
Antivirale Therapie des Zosters
Bei einem unkomplizierten Zoster sind die oralen Medikamente Brivudin, Famciclovir, Valaciclovir und Aciclovir einsetzbar (vgl. Tabelle 2). Ziele der Therapie sind eine Verkürzung der Dauer der Hautläsionen, eine Verhinderung der Ausbreitung der kutanen Symptome sowie eine Verminderung des Zoster-assoziierten Schmerzes inklusive der Reduktion der Inzidenz der PZN [2]. Brivudin bietet den Vorteil einer reduzierten Einnahmefrequenz, ist aber kontraindiziert bei immunsupprimierten Patient:innen.
Wichtig ist, dass bei Patient:innen mit Zoster und kompliziertem Verlauf oder Risiko für einen komplizierten Verlauf in den Leitlinien eine intravenöse antivirale Therapie mit Aciclovir empfohlen wird [2]. Dazu gehören ältere Patient:innen mit Zoster des Kopf-Hals-Bereiches, Patient:innen mit einem Zoster mit hämorrhagischen oder nekrotischen Läsionen, multisegmentalem Befall, Schleimhautbefall oder generalisiertem Zoster sowie immunsupprimierte Patient:innen. Bei einem Zoster mit neurologischen Zeichen einer ZNS-Manifestation inklusive Vaskulopathie sollte ebenfalls unverzüglich mit intravenösem Aciclovir begonnen werden [2, 3, 4].
Die antivirale Therapie sollte so früh wie möglich innerhalb von 72 Stunden nach Beginn der kutanen Symptome eingeleitet werden. Ein späterer Beginn ist sinnvoll, solange neue Bläschen entstehen, ebenso bei Patient:innen mit Zeichen für eine kutane, viszerale oder neurologische Dissemination und bei Zoster ophthalmicus oder Zoster oticus [2]. In der speziellen Situation einer retinalen Nekrose bei Zoster ophthalmicus sollte mit intravenösem Aciclovir (10 mg/kg KG 3 x tgl. für sieben bis zehn Tage) begonnen werden, gefolgt von einer oralen Aciclovir-Therapie (800 mg 5 x tgl.) oder oralem Valaciclovir (1.000 mg 3 x tgl.) für drei bis vier Monate. Zudem sollten topische und systemische Kortikosteroide (0,5 – 1,0 mg/kg KG Prednisolon am Tag für die ersten sieben bis zehn Behandlungstage) als ergänzende antiinflammatorische Therapie verabreicht werden [2]. Bei Zoster ophthalmicus wird zusätzlich zur Systemtherapie die Anwendung von lokalen Aciclovir-Präparaten (zum Beispiel Aciclovir 3 % Augensalbe) im Bereich des betroffenen Auges 5 x tgl. empfohlen.
Bei Patient:innen mit Zoster oticus und Ramsay-Hunt-Syndrom, ausgeprägten Schmerzen und/oder Lähmung multipler Hirnnerven wird eine Kombinationstherapie aus intravenöser Gabe von Aciclovir und systemischen Kortikosteroiden (analog des Zoster ophthalmicus mit 1 mg/kg KG Prednisolon für sieben bis zehn Tage) als sinnvoll erachtet [2].
Prävention des Zosters
Aufgrund der hohen Inzidenz sowie des Einflusses auf die Lebensqualität und wegen möglicher Komplikationen ist eine präventive Impfung gerade von Risikogruppen indiziert. Seit 2018 sind zwei Impfstoffe in Deutschland zugelassen, zum einen der Lebendimpfstoff Zostavax®, zum anderen der Totimpfstoff Shingrix®. Aufgrund der eingeschränkten Wirksamkeit und begrenzten Wirkdauer wird Zostavax® seitens der Ständigen Impfkommission (STIKO) nicht als Standardimpfung empfohlen. Dagegen ist laut STIKO die Impfung mit Shingrix® als Standardimpfung bei allen Personen ab einem Alter von 60 Jahren zur Verhinderung von Zoster und der PZN vorgesehen und geht zulasten der gesetzlichen Krankenkassen [21]. Zudem empfiehlt die STIKO die Indikationsimpfung mit Shingrix® gegen Zoster und PZN bei allen Personen ab einem Alter von 50 Jahren, die wegen einer chronischen Grundkrankheit oder wegen einer Immunsuppression ein erhöhtes Risiko für den Zoster und für PZN haben [22].
Dieser Totimpfstoff war in den Zulassungsstudien sehr wirksam mit einer Reduktion der Häufigkeit eines Zosters von > 90 % und einer Reduktion der Inzidenz von chronischen Schmerzen und PZN in 89 % [23, 24]. Die Wirksamkeit hielt dabei über mindestens vier Jahre an. Shingrix® wird intramuskulär in zwei Dosen im Abstand von zwei Monaten (maximal sechs Monaten) gegeben, so dass gerade vor Beginn einer immunmodulatorischen Therapie (z. B. bei Multipler Sklerose oder rheumatoider Arthritis) frühzeitig geimpft werden sollte.
- Die Inzidenz des Herpes zoster nimmt mit dem Lebensalter zu. Patient:innen über 75 haben häufiger Komplikationen.
- Postzosterische Neuralgien sind die häufigste Komplikation.
- Therapeutisch sind Brivudin, Famciclovir, Valaciclovir und Aciclovir einsetzbar.
Interessenkonflikte: Der Autor hat keine deklariert
Erschienen in: doctors|today, 2021; 1 (8) Seite 16-19