Der Einsatz von Antibiotika bei Verdacht auf eine Harnwegsinfektion ist weit verbreitet. Man sollte jedoch besser vor einer Antibiose weitere Differenzialdiagnosen in Betracht ziehen, wie z. B. funktionelle Störungen des unteren Harntrakts. Bei fehlenden Symptomen ist eine Schmerz- und Phytotherapie zudem meistens die bessere Alternative.
Ein auffälliger Urinteststreifen gilt vielfach leider immer noch als therapiebedürftiger Befund. Häufig wird dabei trotz unspezifischer oder sogar fehlender Beschwerden eine antibiotische Therapie gestartet, auch wenn diese in vielen Fällen nicht notwendig ist (vgl. Kasuistik). Hierdurch kommt es immer wieder zu Resistenzen gegen verschiedene Antibiotikagruppen, auch in der ambulanten Versorgung. Dabei lässt sich in vielen Fällen eine antibiotische Therapie vermeiden.
Eine asymptomatische Bakteriurie, also ein Bakteriennachweis ohne klinische Symptome, wird
z. B. in 10 % aller Infektionen im Altenheim nachgewiesen [1]. Durch den unkontrollierten First-Line- Einsatz von Antibiotika werden somit Resistenzen gezüchtet. Dabei ist die antimikrobielle Resistenzentwicklung von Bakterien eines der Top-3-Themen der künftig wichtigsten Gesundheitsprobleme der WHO. Deren Ziel ist die Reduktion einer unnötigen Antibiotikagabe zur Beibehaltung effektiver Therapien für zukünftige Generationen [2].
Diagnostik oft ungenau
Die Ursache des unkontrollierten Antibiotikaeinsatzes liegt in einer zu ungenauen Diagnostik. Bei auffälligem Urinstatus wird bereits ein Antibiotikum eingesetzt. Dabei kann eine komplett abweichende Differenzialdiagnose vorliegen, die jedoch denselben Symptomenkomplex wie eine Harnwegsinfektion zeigen kann (Tabelle 1). Auf die speziellen Eigenheiten wird im Folgenden eingegangen.
Wirft man einen Blick auf den diagnostischen Ansatz, ergeben sich folgende Unterschiede:- Hausärzt:in und Gynäkolog:in: Anamnese und Urinanalyse mittels kombinierter Teststreifen
- Urolog:in: zusätzlich Mikroskopie und optimalerweise Urinkultur mit Antibiogramm
Die Leitlinie ist hier leider nicht hilfreich, da eine Antibiose bei "eindeutiger klinischer Symptomatik" empfohlen wird, dies bei schlechtem Evidenzgrad. Zusätzlich wird postuliert, dass ein Bakteriennachweis "unabhängig von der Erregeranzahl für eine bakterielle Harnwegsinfektion" [3] spricht. Dass die hierfür hinzugezogene Studie bei 30 % aller "Harnwegsinfekt"-Patient:innen keinen Keimnachweis lieferte, wurde ausgeklammert. Aufgrund dieser Divergenz zwischen Therapieempfehlung und Diagnose sollte man eine differenziertere Betrachtungsweise einnehmen, um Übertherapien zu vermeiden. Diese sind ein relevantes Problem. 50 % aller Patient:innen bekommen eine reine Symptombehandlung trotz fehlenden Bakteriennachweises bei leicht auffälligem Teststreifen [2, 4 – 7]. Eine unnötige Therapie bei auffälligem Teststreifen erfolgt in der Notaufnahme bei 20 % aller Infektpatient:innen, bei Personen aus Altenheimen sogar bei 84 %. Alternativtherapien, z. B. Schmerz- und Phytotherapien, wurden trotz vielversprechender Daten nicht berücksichtigt.
Als möglichen Vorschlag zur Differenzialbetrachtung sollte man Folgendes in Betracht ziehen:- Geschlecht
- Funktionelle Störung des unteren Harntrakts
- Fremdkörperträger:in
Geschlecht
Bei Frauen ist der Nachweis von Bakterien im Urin kein Beweis, dass eine behandlungsbedürftige Infektion vorliegt. In den S3-Leitlinien für unkomplizierte Harnwegsinfektionen wird zwar eine antibiotische Behandlung befürwortet, Metaanalysen zeigen jedoch, dass nur circa 50 % auch wirklich einen Infektionsnachweis im Urin aufwiesen. Die andere Hälfte hatte eine nicht bakteriell bedingte Störung. Zudem sind Alter und die lokale Anatomie ein wichtiger Faktor. Studien, die eine Antibiose gegenüber NSAID bei einfachen Harnwegsinfektionen empfehlen, hatten keine alten Patient:innen inkludiert (< 65 Jahre). Dieser klinisch essenzielle Faktor muss als Bias angesehen werden, da sich im Alter die Anatomie, die Funktion und das lokale Mikrobiom ändern. Die Harnröhre zieht sich im Alter aufgrund der vaginalen Atrophie zurück, zudem sind die Schleimhäute aufgrund der fehlenden Östrogenisierung verschmutzt. Ganz banal wird über die Haut gepinkelt, der Teststreifen kann dann positiv auf Leukozyten, Erythrozyten und Bakterien ausschlagen, obwohl in der Blase alles in Ordnung ist. Trotzdem zeigte sich der Einsatz der NSAID annähernd gleichwertig zur Antibiose.
Ein wichtiger Faktor bei Frauen ist das vaginale Milieu, bei älteren Frauen ist es durch den im Zuge der Wechseljahre eintretenden Östrogenmangel gestört, bei jüngeren Frauen wird das Milieu durch falsche Hygienemaßnahmen oder auch die Pilleneinnahme geschädigt. Nebenerkrankungen wie Diabetes sorgen ebenfalls für falsch-positive Ergebnisse des Teststreifens [2, 8, 9].
Zusammenfassend lässt sich bei Frauen feststellen:- Symptome sind nicht Beweis genug: Nur 50 % der Frauen mit Symptomen hatten einen kulturellen Bakteriennachweis im Urin [4, 5].
- Junge Frauen haben nicht zu unterschätzende Nebenerkrankungen: Bei ihnen können häufige Beschwerden auch Zeichen einer Endometriose oder eines Beckenschmerzsyndroms sein [10].
- Die Leitlinie empfiehlt zwar die Antibiose als First-Line, allerdings gibt es nur wenige gute Studien, und diese sind teilweise verzerrt, indem wichtige Gruppen, z. B. Alter > 65 Jahre, nicht eingeschlossen wurden [2, 11].
- Die asymptomatische Bakteriurie ist weiter verbreitet als angenommen (Tabelle 2).
Beim Mann ist ein auffälliger Urinstatus jedoch ernst zu nehmen. Wichtig ist, das Genital zu untersuchen, da Phimosen und Entzündungen der Eichel einen falsch-positiven Befund hervorrufen können. So banal diese Aussage scheint: Man beobachtet doch immer wieder diese Fälle. Der Diabetes spielt hier auch eine sehr wichtige Rolle [2, 12].
Funktionelle Störung
Ein weiterer Faktor sind funktionelle Störungen des unteren Harntrakts. Die Inzidenz einer solchen Funktionsstörung liegt bei 10 % (40 – 50 Jahre) bis 20 % (60 – 70 Jahre) [13, 14]. Diese Funktionsstörungen zeigen klinisch in vielen Fällen ein annähernd exaktes Bild zu einer Harnwegsinfektion (Detrusorhyperaktivität, Detrusorhypoaktivität, Blasenauslassobstruktion, Hypersensitivität u. a.) (vgl. Tabelle 1). Eine antibiotische Therapie ist hier nicht zielführend. Dieser Punkt wird leider trotz hoher Relevanz weiterhin nicht ernst genommen, ein Hinweis hierauf ist der Mangel an entsprechenden diagnostischen Grunduntersuchungen zum Erkennen von Funktionsstörungen (Miktionstagebuch u. a.) in den entsprechenden infektiologischen Studien.
Mögliche Differenzialdiagnosen sind folgende:
a) Bei jungen Frauen: Beckenbodenhyperaktivität, Dysfunctional voiding, Detrusor-Sphinkter-Dyssynergie
b) Blasenentleerungsstörung, z. B. Harnröhrenenge oder Blasenvorfall
c) Blasenspeicherstörung, z. B. überaktiver Blasenmuskel
d) Blasentumoren
e) Steinerkrankungen
Fremdkörper
Katheter- (transurethral, suprapubisch) und Schienenträger:innen (Ureterschiene, Metallstent) sowie orthotope Ableitungen (Neoblase aus Darmgewebe, Ileum-Conduit) haben in nahezu 100 % der Fälle einen positiven Bakteriennachweis in der Urinanalyse. Bei alloplastischem Material bildet sich innerhalb von drei bis vier Tagen ein Biofilm aus Bakterien. Beim Blasenersatz ist der Darm weiterhin Bakterienträger und sorgt für einen positiven Urintest, eine antibiotische Therapie bei fehlenden systemischen Infektparametern, z. B. Fieber oder Blutwertveränderungen, ist nicht notwendig und hat auch keinen Nutzen [7, 15, 16].
Resistenzlage
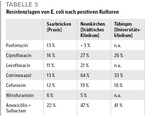
Einer der wichtigsten Faktoren zur Einhaltung einer restriktiven Antibiotikagabe ist die Resistenzlage. Diese ist leider sehr heterogen und unterscheidet sich lokal deutlich. Selbst im selben Bundesland kann es spürbar unterschiedliche Resistenzlagen geben. Als Beispiele sind hier Saarbrücken und Neunkirchen (22 km entfernt), beide Städte liegen im Saarland, sowie Tübingen in Baden-Württemberg (ehemalige Arbeitsstelle des Autors) aufgeführt (vgl. Tabelle 3).
Zusammenfassung
Erfreulicherweise ist die Sensibilisierung der ärztlichen Kolleg:innen zum Antibiotikagebrauch im Wandel. Vor allem die jüngere Generation zeigt sich vorsichtig und restriktiver im Einsatz von Antibiotika. Leider ist auch in der Gruppe der Urolog:innen das jahrelange Dogma einer antibiotischen Gabe bei positivem Urinstatus immer noch Usus.
Wichtig ist die Sicherung der Diagnose
Die Spontanheilungsrate ist hoch und sollte in der Ersttherapie bedacht werden.
Es existieren potente Alternativen zu Antibiotika
Initial sollte eine symptomatische Therapie erfolgen, z. B. Ibuprofen 400 mg 3 x 1 für sieben Tage, gerne auch in Kombination mit einem Phytotherapeutikum (z. B. Canephron®, Aqualibra®, Angocin® u. a.).
Ein möglicher Therapiealgorithmus bei positivem Urinstatus wäre folgender:
a) Bei fehlenden Symptomen: keine Therapie, egal wie der Urin aussieht
b) Symptome und Nitrit-negativ: Ibuprofen 3 x 400 für sieben Tage mit Phytotherapie
c) Symptome und Nitrit-positiv: Ibuprofen 3 x 400 für sieben Tage mit Phytotherapie, Antibiose als Rezept, einzulösen bei fehlender Besserung nach drei Tagen oder Auftreten von Fieber
Dieser Artikel soll kein Abgesang auf das Antibiotikum sein. Antibiotika sind hocheffiziente Mittel und im geeigneten Setting eine überragende Therapie. Es gibt Patientinnen mit auffälligem Urin, die trotz fehlender Symptome von einer Antibiose profitieren, nämlich Schwangere. Auch vor urologisch-endoskopischen Eingriffen sind Antibiotika empfohlen. Es gibt aber bereits Hinweise, dass auch hier eine Antibiose häufig nicht notwendig ist.
Keinen Benefit einer Antibiose bei asymptomatischer Bakteriurie haben folgende Patientengruppen:- Diabetes mellitus
- Postmenopausale Frauen
- Altenheimbewohner:innen
- Nierentransplantierte
Schädlich ist ein Antibiotikum bei Patient:innen mit rezidivierenden Harnwegsinfekten.
Am besten wäre eine Überweisung zur Urolog:in bei fehlender Besserung unter initial symptomatischer Therapie.
- Bei Harnwegsinfektionen ist die Spontanheilungsrate hoch. Dies sollte in der Ersttherapie bedacht werden.
- Es gibt heute potente Alternativen zu Antibiotika.
- Initial sollte eine symptomatische Therapie erfolgen, z. B. mit Ibuprofen, auch in Kombination mit einem Phytotherapeutikum (u. a. Canephron®, Aqualibra®, Angocin®).
Dr. med. Saladin Helmut Alloussi
- Harnwegsinfekte bei Frauen: Sechs Konzepte zur Vorbeugung
- Antibiotika in der Hausarztpraxis: Indikationen beachten, Resistenzen vermeiden!
- Diagnostik bei V. a. Harnwegsinfekt: Harnsediment nicht vergessen!
- Harnwegsinfekte: Antibiotika differenziert einsetzen
- HWI, Harnverhalt, Hodenschmerzen ...:Urologische Notfallsituationen
Erschienen in: doctors|today, 2022; 2 (1) Seite 30-33