Die Differenzierung zwischen Asthma und COPD ist oft gar nicht so einfach und erfordert einiges an anamnestischen Angaben und Untersuchungen. Das Symptom "Luftnot", das die Patient:innen meist in die Praxis führt, eröffnet eine ganze Reihe möglicher Differenzialdiagnosen. Anhand einiger lehrreicher Kasuistiken erläuterte der Pneumologe Dr. Peter Rückert, Aschaffenburg, das diagnostische Vorgehen.
Die Palette möglicher Ursachen für Atemnot ist groß und umfasst außer pneumologischen Erkrankungen wie Asthma, COPD, Lungenembolie oder Bronchialkarzinom auch extrapulmonale Auslöser, z.B. Herzinsuffizienz, KHK oder Anämie. Auch ein Trainingsmangel kann dahinterstecken, erklärte Dr. Rückert in seinem Vortrag auf der Digitalen Campuswoche von MSD.
Das Wichtigste ist die Anamnese
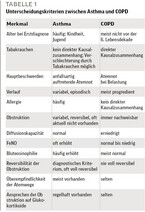
Das Wichtigste bei Patient:innen mit Atemnot ist die Anamnese (vgl. Tabelle 1): Tritt die Atemnot in Ruhe auf, anfallsartig oder bei Belastung, seit wann bestehen die Beschwerden, gibt es Vorerkrankungen, welchen Beruf übt der Patientaus, gibt es Fälle in der Familie, wie hat er auf mögliche Vortherapien angesprochen und welche Medikamente nimmt er? Allerdings gibt es immer auch Ausnahmen. Das Alter bei Erstdiagnose ist zwar ein wichtiger Hinweis, denn Asthma tritt oft schon im Kindesalter auf. Immer häufiger trifft man aber auf Patient:innen, die erst mit 40 oder 50 Jahren an schwerem Asthma erkranken. Umgekehrt gibt es auch Patienten, die schon mit 40 eine schwere COPD entwickeln.
Ungefähr ein Drittel der COPD-Patient:innen hat nie geraucht, also kann auch ein Nichtraucher an COPD leiden. Dr. Rückert legt neben der Anamnese viel Wert auf die körperliche Untersuchung. Er untersucht den Patientenbei entkleidetem Oberkörper, betrachtet das Atemmuster, d.h. die Rhythmik, sowie eine mögliche forcierte Atmung und die Thoraxform. Er beurteilt dann den Klopfschall bei der Perkussion und den Zwerchfellstand. Außerdem prüft er die Atemgeräusche bei der Auskultation. Mit einem Blick auf die Beine lassen sich Ödeme erkennen. Weil es COPD-Patient:innen ohne spirometrische Einschränkungen, aber mit schweren Diffusionseinschränkungen gibt, führt Rückert immer auch einen Diffusionstest durch. Die Ergebnisse ergänzt er mit einem Röntgenbild des Thorax und Blutwerten.
Wann an Antikörper denken?
Schweres Asthma liegt bei einem Erwachsenen vor, wenn unter Höchstdosis von inhalativen Kortikosteroiden und einem langwirksamen Bronchodilatator oder Montelukast oder einem oralen Kortikosteroid > 6 Monate Folgendes zutrifft:
- Atemwegsobstruktion (FEV1 < 80 %)
- Mindestens zwei kortikosteroidpflichtige schwere Exazerbationen in 12 Monaten oder mindestens eine Exazerbation, die stationär behandelt werden musste
- Das Asthma ist nur teilweise kontrolliert oder unkontrolliert.
Der in der Kasuistik 2 beschriebene Patient erfüllte daher die Bedingungen für schweres Asthma. Da er mehr als zweimal wöchentlich tagsüber Symptome hat, zählt er zu der teilweise kontrollierten Gruppe der NationalenVersorgungsleitlinie. Bei dieser Patientengruppe muss festgestellt werden, ob das Medikament richtig inhaliert wird und ob Allergien eine Rolle spielen. Ggf. müsse die Therapie angepasst werden, so Rückert. Da der Patient schon eine Stufe-3-Therapie erhielt, wurde die Therapie auf Stufe 4 intensiviert und die Budesonid-Dosis erhöht. Zunächst stabilisierte sich sein Zustand, später traten wieder Atembeschwerden auf, die mehrfach mit oralen Glukokortikosteroiden behandelt wurden, und Nasenpolypen, die entfernt wurden. Sein FEV1 hatte sich auf 41% verschlechtert. Die Therapie wurde daraufhin auf 4x2 Hübe Budesonid/Formoterol, Tiotropium und orale Steroidstoßtherapie umgestellt.
Da sich die Lungenfunktion des Patienten auch unter dieser Maximaltherapie nicht normalisierte, wurde er in eine Studie mit einem monoklonalen Antikörper gegen Interleukin 5 eingeschlossen. Nach der ersten Gabe des Präparats besserte sich sein Zustand innerhalb weniger Tage, es gab keine weiteren Asthmaanfälle, die Lungenfunktion normalisierte sich, die Überblähung ging stark zurück, die Beschwerden in den Nasennebenhöhlen ebenfalls.
- Das Alter bei Erstdiagnose ist ein wichtiger Hinweis, Asthma tritt oft schon früh auf, COPD erst im Alter.
- Die körperliche Untersuchung beinhaltet vor allem Inspektion, Perkussion und Auskultation.
- Antikörper können bei schwerem Asthma helfen.
Quelle: Virtueller Vortrag auf der Digitalen Campuswoche von MSD am 19.11. 2022: Erläuterung der Astma- und COPD-Leitlinien anhand spannender Fälle aus der täglichen Praxis.
Erschienen in: doctors|today, 2023; 3 (2) Seite 30-33